Dzieci z autyzmem często cierpią z powodu przewlekłych zaburzeń przewodu pokarmowego (nieprawidłowych wypróżnień: przewlekłe biegunki, zaparcia, jasne stolce z niestrawionymi resztkami pokarmowymi, wzdęcia, odczuwalny dyskomfort, wybiórczość pokarmowa). To często obserwują rodzice.
Badania u tych dzieci potwierdzają: zaburzenia układu trawiennego, zaburzenia motoryczne, zaparcia, biegunki, chorobę refluksową przełyku, zespół nadmiernej przepuszczalności jelita, zapalenie błony śluzowej jelita, nietolerancje pokarmową czy opioidowe reakcje pochodzące z niestrawionych białek mlecznych lub glutenowych.
Dzieci autystyczne z przewlekającym się zaparciem są bardzo niespokojne, drażliwe, często agresywne, nie śpią. Mają bardzo intensywny zapach z ust i zapach ciała. Panicznie boją się oddać stolec. Inne z kolei długo lub wcale nie mogą opanować podstawowych czynności fizjologicznych, aby obsługiwać się samodzielnie lub przynajmniej sygnalizować swoje potrzeby w tym zakresie.
Podstawą interwencji dietetycznych u tych dzieci jest znalezienie przyczyny dolegliwości.
W tej sytuacji istnieje potrzeba szerszej diagnostyki, oraz zwiększenie uważności rodziców w zakresie reakcji dziecka na poszczególne produkty spożywcze.
Nie tylko gluten i laktoza mogą wywoływać dolegliwości jelitowe u dzieci z ASD.
Mechanizmów wyzwalających niekorzystne reakcje i substancji drażniących znajdujących się w pokarmie jest znacznie więcej.
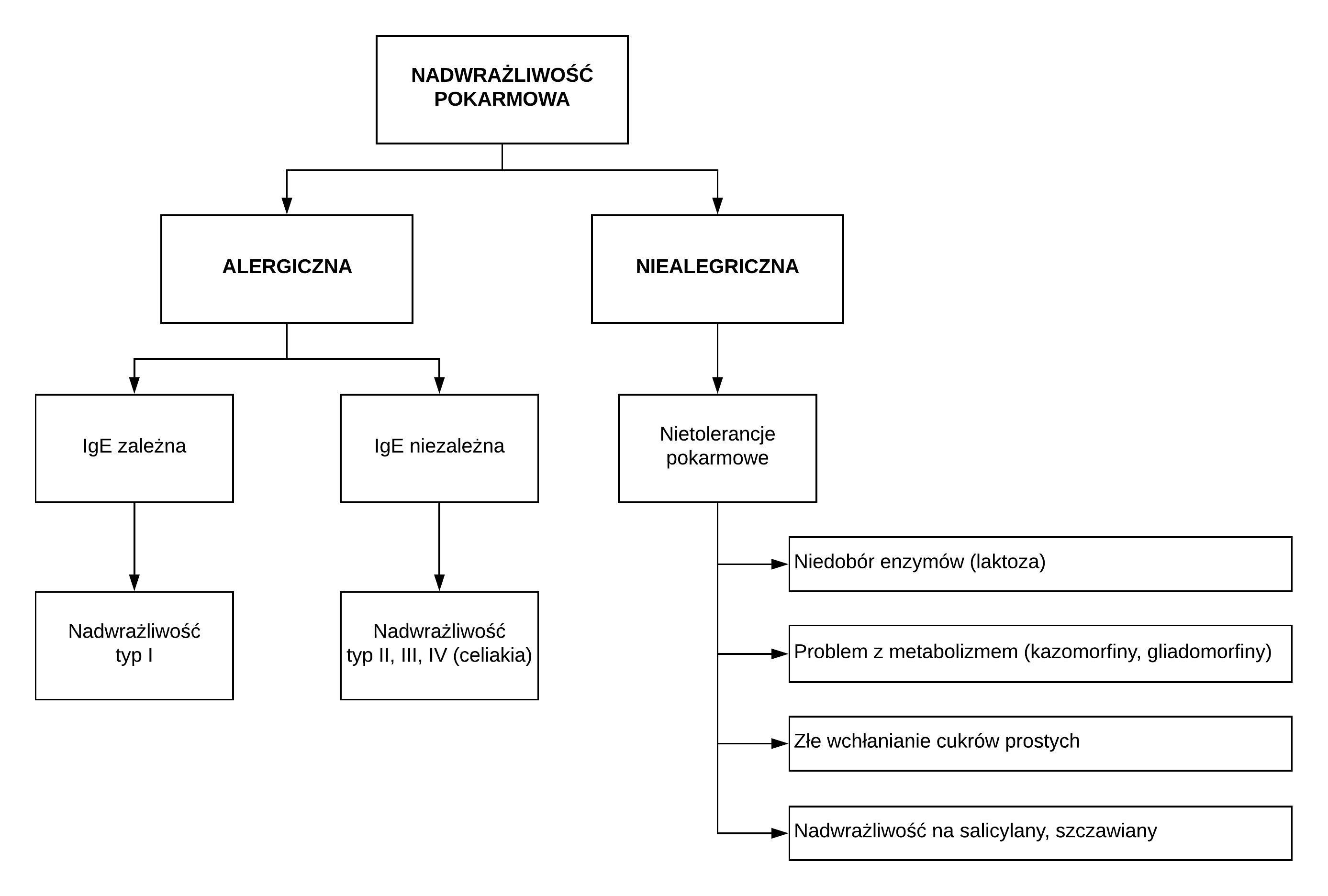
Dużą trudnością staje się również terminologia dotycząca reakcji organizmu na pokarm, jaki dzieci spożywają. Zdarzają się kłopoty z interpretacją nietolerancji, nadwrażliwości i alergii nawet w środowiskach ludzi zajmujących się tym tematem.
Fakt ten jest związany z ciągle trwającymi badaniami w tym zakresie, poszerzaniem wiedzy i klasyfikacją przyczynowo-skutkową. Wiedza na ten temat jest coraz szersza i prawdopodobnie terminologia będzie wymagała dalszych modyfikacji. Dąży się do standaryzowania terminologii, aby usprawnić komunikację w tej dziedzinie.
Bywa, zwłaszcza u dzieci z ASD, że wszystkie trzy mechanizmy występują jednocześnie: nietolerancja, nadwrażliwość i alergia.
Na przestrzeni lat terminologia bardzo się zmieniała:
W 2001 r. Europejska Akademia Alergologii i Immunologii (European Academy of Allergy and Clinical Immunology – EAACI) ujednoliciła nazewnictwo alergologiczne, wprowadzając termin „nadwrażliwości pokarmowej”, którą definiuje się jako powtarzalne objawy, zainicjowane przez określony bodziec, w dawce tolerowanej przez zdrowe osoby.
Dalsza interpretacja mechanizmów immunologicznych pozwoliła na rozpoznanie alergii pokarmowej IgE‑zleżnej lub IgE‑niezależnej. Pozostałe reakcje na pokarm nazwano niealergiczną nadwrażliwością. W 2003 r. World Allergy Organization (WAO) zaproponowała używanie terminu alergii pokarmowej IgE‑zależnej. Pozostałe reakcje znalazły się w grupie niealergicznych reakcji pokarmowych.
W 2010 r. National Institute of Allergy and Infectious Diseases (NIAID) wprowadził podział niepożądanych reakcji pokarmowych według tego kryterium. Wyróżniono mechanizmy IgE‑zależne i IgE‑niezależne, mieszane – gdy oba współistnieją, oraz komórkowe, w zależności od tego co prowokuje alergię.
Termin „nadwrażliwość pokarmowa” odnosi się do klasyfikacji Gella i Commbsa. Proponowane przez nich typy: I-IV zależą od reakcji antygenu z humoralnym przeciwciałem i wynika z nadmiernej reakcji immunologicznej na antygen, prowadząc do dużych zmian tkankowych i objawów. Z tym terminem spotykamy się również w przypadku nadwrażliwości niealergicznej, gdzie immunologiczne mechanizmy patogenetyczne są wykluczone.
„Alergia” jest przez część świata medycznego przyporządkowana dla reakcji IgE zależnej typu I, wg klasyfikacji Gella i Commbsa, powodując reakcje natychmiastowe.
Chociaż wielu alergologów przypisuje ten termin tylko jednemu mechanizmowi reakcji IgE typ I, bardziej ogólna definicja alergii odnosi się do każdej nabytej reakcji na antygen (białko), skutkując poważnymi konsekwencjami immunologicznymi.
Czyli każda reakcja alergiczna musi uruchamiać kaskadę reakcji immunologicznych pod wpływem obcego białka, nie będącego patogenem. Mamy 4 typy mechanizmów nadwrażliwości alergicznych klasyfikacji Gella i Commbsa .
U naszych dzieciaków najczęściej występuje typ III z formowaniem się kompleksów antygen/przeciwciało, związany z przeciwciałami IgG, oraz typ I- zależny od przeciwciał IgE z uwolnieniem histaminy w reakcji gwałtownej.
Zdarza się, że oba występują razem, a dodatkowo mogą również pojawić się nadwrażliwości pokarmowe niealergiczne np. nietolerancje pokarmowe.
Rośliny dysponują całym arsenałem substancji antyodżywczych.
W ten sposób bronią się przed grzybami, bakteriami i szkodnikami. U osób ze zdrowymi jelitami te substancje nie mają wpływu na organizm. Problem pojawia się u osób z nieszczelną barierą jelitową, osób z problemami w detoksykacji, czyli najbardziej u dzieci z ASD.
Jeżeli ktoś z Was robił badania nadwrażliwości pokarmowych IgG zależnych może zaobserwować, że białka mięsa różnych gatunków zwierząt są praktycznie pozbawione reakcji immunologicznej na wyniku badania. Inaczej wygląda sytuacja białek roślin: zwłaszcza zbóż glutenowych, a także warzyw, owoców, roślin strączkowych.
Dlaczego poznanie mechanizmu reakcji na produkty spożywcze jest takie istotne?
Znając mechanizm, możemy eliminować produkt drażniący układ immunologiczny na jakiś czas, zwiększając jego tolerancje w późniejszym czasie. Eliminować produkt trwale, wzbudzający zawsze układ immunologiczny. Możemy też wspomóc się enzymami trawiennymi, lub unikać drażniących dodatków do produktów spożywczych.
Kolejnym problemem w identyfikacji mechanizmu alergii i nadwrażliwości pokarmowej są zboża glutenowe.
Brak celiakii u dziecka, potwierdzony diagnostyką, nie wyklucza braku niekorzystnej reakcji na zboża glutenowe.
Wiele rodziców nie zdaje sobie sprawy, że dziecko nie mając celiakii, może być nadwrażliwe na zboża glutenowe w sposób znacząco.
Co to oznacza?
- Nieceliakalna nadwrażliwość na gluten NNG: jest to chyba najbardziej powszechna reakcja na gluten i jest ona bardzo trudna do zdiagnozowania. Tylko u połowy pacjentów u których podejrzewa się NNG badania przeciwciał w klasie IgG i IgA przeciw gliadynie (białka składowego glutenu) są diagnozowane. Często objawy występujące przypominają celiakię, ale nie ma uszkodzeń w kosmkach jelitowych. W sytuacjach gdzie wyniki badań nie potwierdzają nadwrażliwości na gluten, zaleca się wykluczenie zbóż glutenowych na okres minimum 3 miesięcy i gdy objawy ze strony układu pokarmowego lub innego ustępują, można rozpoznać NNG.
Oczywiście wcześniej musi być wykluczona celiakia.
Szacuje się że na NNG choruje około 5-10 %populacji. Uważam, że są to dane niedoszacowane. Nieceliakalna nadwrażliwość na gluten może dawać objawy ze strony układu pokarmowego, ale nie musi. Często dzieci z tym mechanizmem reakcji na zboża, mogą wykazywać zmęczenie, brak koncentracji, nadaktywność, obniżenie nastroju, „mgłę umysłową”. - Nietolerancja komponentów zbóż, innych niż gluten:
FODMAP: fermentujące oligo, di i monosacharydy, oraz poliole.
Oligosacharydy: naturalnie występują w pszenicy, życie, ale także w porze, cebuli, karczochach, czosnku.
Fruktoza jako monosacharyd występuje w owocach. Disacharyd np. laktoza występuje w mleku i przetworach mlecznych. Poliole to cukry alkoholowe – słodziki jak ksylitol, mannitol, erytrol, sorbitol. Dzieci mające szczególne dolegliwości z jelitami nie powinny mieć ich w diecie. Dlatego zawsze przestrzegam rodziców, aby nie używali słodzików.
Niektóre poliole znajdują się naturalnie w owocach i warzywach.
Inhibitory amylazy i trypsyny są to nieglutenowe białka występujące m.in. w pszenicy, życie i jęczmieniu. Stanowią ochronę roślin przed szkodnikami.
Aglutynina zarodka pszenicy
Wszystkie te komponenty roślin, które z glutenem nie mają nic wspólnego mają jedną cechę wspólną, są dla człowieka problemowe jeżeli chodzi o układ pokarmowy. W dobrze działających jelitach, przy dobrej jakości i ilości flory bakteryjnej, problem nie musi mieć miejsca, jednak sytuacja się zmienia, gdy kondycja jelit jest niewłaściwa.
Wiemy jak wyglądają statystyki problemów z układem pokarmowym u dzieci z ASD.
Nietolerancja na komponenty inne niż gluten może objawiać się: wzdęciami, gazami, wywoływać reakcje zapalną w jelitach, pogłębiać „nieszczelność” jelit, co pociąga za sobą kolejne mechanizmy np. szereg nadwrażliwości pokarmowe na kolejne produkty żywnościowe, nietolerancje pokarmowe, niedożywienie, brak składników pokarmowych do prawidłowego rozwoju mózgu.
- Alergia na białko pszenicy: Łatwo jest ją rozpoznać. Jeżeli tuż po spożyciu produktu zawierającego pszenicę pojawia się obrzęk, swędzenie w jamie ustnej, gardle, w uszach lub biegunka, wysypka, pokrzywka to prawdopodobnie jest to typowa alergia IgE zależna. Należy ją potwierdzić badaniami, gdyż może ona być niebezpieczna powodując uwolnienie histaminy z komórek odpornościowych.
Chcę się tutaj na chwilę zatrzymać, bowiem niedawno spotkałam się z niebywałym tworem technologicznym- pszenicą bezglutenową! w mieszance mąk. Mąka na opakowaniu posiada znak przekreślonego kłosa (produkt bezglutenowy), ale nie jest bezpieczna dla jelit dzieci z ASD, ze względu na możliwość nadwrażliwości na komponenty inne niż gluten, oraz alergię na pszenicę.
- Celiakia: Na celiakie choruje stosunkowo mało osób, około 1-3% populacji! Nie jest ona częsta u dzieci z ASD.
Jest to jedyna choroba zapalna, immunologiczna w której występuje jeden określony czynnik ją wywołujący- gluten.
W jej wyniku dochodzi do zniszczenia kosmków jelitowych, „przepuszczalności” jelit co ma przełożenie na niedobory pokarmowe i pojawienie się w związku z tym innych dolegliwości zapalnych w całym organizmie. Celiakia może nie dawać żadnych znaczących objawów i toczyć się latami, powodując obniżenie jakości życia poprzez przewlekłe stany zapalne, liczne niedobory składników pokarmowych, witamin, składników mineralnych. Należy sobie uświadomić, że celiakia nie musi dawać objawów ze strony układu pokarmowego.
Stosunkowo łatwa do potwierdzenia i wykluczenia.
W sytuacji braku celiakii, a pojawiających się objawów z układu pokarmowego, odpornościowego, nerwowego (dolegliwości żołądkowo-jelitowe, częste infekcje górnych dróg oddechowych, nawracające infekcje ucha środkowego, zmiany skórne, pobudzenie psycho-ruchowe, trudności w koncentracji, problemy ze snem itp.) powinniśmy zrobić panel nadwrażliwości pokarmowej IgG zależnej na zboża glutenowe i inne produkty spożywcze.
Ośrodki diagnostyczne sugerują wykonanie u dzieci z ASD całego panelu pokarmowego w ilości około 300 alergenów. Zdarza się bowiem, że dzieci z ASD mają tak dużo reakcji, że krótszy panel uniemożliwia wdrożenie konceptu eliminacji i rotacji produktów spożywczych.
Jeśli nie możemy pozwolić sobie na drogie badania (ich koszt to 1700 PLN) możemy wdrożyć dietę testową. Polega ona na eliminacji zbóż glutenowych na okres minimum 3 miesiące i sprawdzenie czy niepokojące objawy, dolegliwości nie wycofują się. Niestety tą drogą nie sprawdzimy innych, drażniących produktów spożywczych.
W sytuacji gdy nie ma potwierdzonej celiakii, czyli alergii na gluten, lub alergii na pszenice, oraz nieceliakalnej nadwrażliwości na gluten, oraz nietolerancji zbóż, innych niż gluten, mamy jeszcze jeden mechanizm, który może wystąpić u dzieci z ASD pod wpływem zbóż glutenowych. Niewłaściwe trawienie glutenu i powstanie gliadomorfin. Są to substancje narkotyczne i bardzo niekorzystnie działające na dzieci z ASD.
Opioidy z łatwością przechodzą przez nieszczelne jelita przenikając do krwiobiegu, a stamtąd do mózgu. Wiele badań wskazuje na to, że substancje te u dzieci mogą powodować: niepokój, pobudzenie, zaburzenie odczuwania bólu, obniżoną interakcje społeczną i inne.
Ten sam mechanizm występuję również w złym trawieniu białka mlecznego- kazeiny. Powstałe kazomorfiny, działają podobnie jak gliadomorfiny.
Badanie na złe trawienie białek glutenowych i mlecznych z powstawaniem opiatów, można również wykonać (koszt takich badań to około 550 PLN).
Nietolerancja pokarmowa odnosi się do reakcji na pokarm lub inne składniki, które spożyte, oddziałują na układ pokarmowy w inny sposób niż immunologiczny. Nietolerancję możemy również określić mianem nadwrażliwości pokarmowej niealergicznej.
Do tych reakcji należy np. nietolerancja na laktozę. Niedobór laktazy przy trawieniu produktów mlecznych powoduje takie objawy jak: wzdęcia, biegunki, bóle brzucha. Mamy szereg możliwości diagnostycznych w tym zakresie. Myślę, że najlepszym rozwiązaniem dla dzieci z ASD jest test genetyczny (koszt takiego badania to około 370 PLN)
Naturalnie występująca histamina w żywności takiej jak: fermentujące sery, kapusta kiszona, ogórki kiszone, kiełbasa, tuńczyk w puszce, sardynki w puszce, czekolada, orzechy, pomidory, truskawki, mogą wywołać świąt, pokrzywkę, uczucie gorąca.
Patomechanizm nietolerancji histaminy wiąże się z zahamowaniem aktywności enzymów rozkładających histaminę lub/i jej nadmiar w spożywanym pożywieniu lub przewlekłym stresem.
Choć sama histamina nie ma zdolności przechodzenia przez szczelną barierę krew–mózg, to aktywowane komórki tuczne już tak. Jednocześnie mogą niszczyć jej strukturę i zaburzać prace układu nerwowego.
Typowymi objawami nietolerancji histaminy mogą być: bóle brzucha, biegunki, nudności, wzdęcia, oraz zmiany skórne.
Diagnostyka nietolerancji histaminy może być bardzo trudna z uwagi na wielonarządowość i niespecyficzność objawów. Za rozkład histaminy z pożywienia odpowiada głównie enzym DAO, dlatego jego stężenie we krwi może być wyznacznikiem nietolerancji histaminy. Badanie można wykonać z krwi (badanie amin biogennych to koszt około 400 PLN)
Reakcje na dodatki do żywności np. siarczyny używane jako konserwant używany np. do suszonych owoców, orzechów, mogą powodować u dzieci astmę i reakcję alergiczną skóry (pokrzywkę).
U dzieci z nietolerancją salicylanów może wystąpić obrzęk błony śluzowej nosa, wodnisty wyciek z nosa, duszność, objawy oczne, skórne czy też ze strony przewodu pokarmowego. Wszystkie te mechanizmy, zależą od predyspozycji osobniczej, uwarunkowań genetycznych które każdy z nas posiada, oraz od środowiska w którym żyjemy obecnie.
Aby zaszła jakakolwiek niekorzystna reakcja na gluten i inne komponenty zbóż, oraz reakcja na pozostałe produkty spożywcze, musi być uszkodzona bariera ochronna jelit i/lub pewne predyspozycje genetyczne.
Mając tzw. nieszczelne jelito, uaktywniamy któryś z owych mechanizmów, dając początek nieprawidłowości w trawieniu, wchłanianiu i metabolizmie. To z kolei pociąga za sobą kolejne zaburzenia.
Całkowite unikanie histaminy, salicylanów i innych substancji antyodżywczych w diecie jest niemożliwe. Najlepszym rozwiązanie jest stosowanie diety o niskiej zawartości tych związków.
Diety eliminacyjne u dzieci mogą prowadzić do niedoborów i mogą być niebezpieczne dla zdrowia. Dlatego taką dietę rodzice powinni prowadzić pod okiem lekarza i/lub dietetyka.
Diety eliminujące kilka typów produktów spożywczych (gluten i produkty mleczne) są dietami o wysokim ryzyku niedoborów, jednak u dzieci z ASD potrzebne i pomocne.
Z mojego doświadczenia wynika, że najbardziej szkodliwymi produktami u dzieci z ASD są zboża glutenowe. Produkty mleczne po „zaleczonym” układzie pokarmowym bardzo często mogą wejść do diet dzieci, przy zachowaniu odpowiednich zasad.
Wprowadzając dodatkowo eliminacje innych drażniących pokarmów, bardzo narażamy dzieci na niedobory. W rezultacie z jednej strony odciążamy układ odpornościowy, z drugiej, rozwijający się układ nerwowy nie ma substancji, które są mu szalenie potrzebne. Diety odciążające układ immunologiczny z eliminacją innych zestawów produktów niż gluten i artykuły mleczne, nie mogą trwać dłużej niż kilka tygodni.
Nie ma jednej metody działania dla wszystkich przypadków nadwrażliwości pokarmowych. Jedno dziecko o tym samym zestawie problemów nadwrażliwości może przejawiać inny repertuar objawów, i potrzebować innych metod postępowania. Dlatego ważne jest, aby oprócz wyniku badania, zwiększyć uważność na zakres reakcji (zachowanie, jakość wypróżnień i zmian w obrębie układu pokarmowego, zmian skórnych) po spożyciu danego produktu, oraz skuteczność diety eliminacyjnej.
- Błońska A., Łokieć K., Walecka‑Kapica E: Alergia czy nietolerancja pokarmowa – różnice i podobieństwa. Gastroenetrologia Praktyczna 2013, 1(18): 45-49.
- Karczmarski M., Korotkiewicz – Karczmarska E. Alergia i nietolerancja pokarmowa. Mleko i inne pokarmy 2013, Wydawnictwo Help-Med., Kraków.
- Genuis i in., Celiac Disease Presenting as Autism, Journal of Child Neurolog 25, nr 1 01.2013, s. 114-119.
- Zioudrou i in. Opioid Peptides Derived from Food Proteins„Journal of Biological Chemistry „ 254, nr7 (10.04.1979) s: 2446-49
- www.ncbi.nlm.nih.gov/pubmed/18337276/
- https://www.ncbi.nlm.nih.gov/pubmed/3038836/
- https://www.ncbi.nlm.nih.gov/pubmed/28738753
- www.ncbi.nlm.nih.gov/pubmed/27416160
- http://www.wple.net/plek/numery_2015/numer-12-2015/759-762.pdf
- http://journals.umcs.pl/lrp/article/viewFile/1091/875
- https://journals.viamedica.pl/forum_medycyny_rodzinnej/article/view/45422/37337


